2026年5月6日,北京大学第三医院(北医三院)血液内科张伟龙团队,联合赣南医科大学第一附属医院彭琴团队,在国际血液学权威期刊American Journal of Hematology(AJH《美国血液学杂志》)在线发表了题为“Hemophagocytic Lymphohistiocytosis After CAR T-Cell Therapy: A Systematic Review and Meta-Analysis”(CAR-T细胞治疗相关噬血综合征:一项系统评价与荟萃分析)的系统评价与meta分析研究。

论文截图
该研究是目前全球范围内针对CAR-T细胞治疗后噬血综合征(HLH,又称免疫效应细胞相关HLH样综合征,IEC-HS)规模最大、最系统的循证医学研究,首次全面量化了该致命性并发症的发病特征、核心风险因素,为CAR-T治疗的全流程安全管理、高危人群精准防控提供了重要的临床依据。
嵌合抗原受体T细胞(CAR-T)免疫治疗是血液肿瘤治疗领域的颠覆性技术,自2017年首个产品获批以来,已彻底改变了复发/难治性血液系统恶性肿瘤的治疗格局,为无数传统治疗失败的患者带来了治愈希望。目前,该疗法已广泛应用于B细胞急性淋巴细胞白血病(B-ALL)、大B细胞淋巴瘤(LBCL)、多发性骨髓瘤(MM)、滤泡性淋巴瘤(FL)等多种血液肿瘤。
然而,随着临床应用的普及,CAR-T治疗相关的免疫相关不良反应(irAEs)成为影响治疗安全和患者预后的核心挑战。其中,CAR-T治疗后继发的HLH虽发病率不高,但起病急骤、进展迅猛、致死性强,临床中常被低估,且既往研究缺乏大规模临床病例分析,无法明确HLH的真实发病率、疾病与产品特异性风险,以及关键影响因素。
针对这一临床核心痛点,研究团队开展了这项系统评价与meta分析,旨在填补该领域的循证医学空白,为临床CAR-T治疗后HLH的风险分层、早期识别与规范化管理提供坚实的数据支撑。
该研究系统检索了PubMed、Embase、CochraneCENTRAL三大数据库截至2025年8月20日的相关文献,最终纳入19项符合标准的研究,覆盖2780例患者、47例HLH事件、20例HLH相关死亡,通过严谨的随机效应模型分析,实现了对CAR-T治疗后HLH的全面深度解析,取得了四大核心突破。
一、首次明确全球人群CAR-T治疗后HLH的真实发病率与致死率。研究结果显示,CAR-T细胞治疗后HLH的整体合并发病率为1.6%,HLH相关总体死亡率达0.7%,病例病死率高达43%,充分证实了该并发症虽相对罕见,但一旦发生,便会对患者生命造成极大威胁,是临床中不可忽视的高风险不良事件。
二、精准锁定HLH最高危基础疾病明确疾病特异性发病规律。研究证实,不同基础血液肿瘤的HLH发病率存在极显著差异(p=0.0008),其中B-ALL患者的HLH发病风险最高,合并发病率达6.9%,远超其他疾病类型:慢性淋巴细胞白血病/小淋巴细胞淋巴瘤(CLL/SLL)3.4%、MM1.4%、LBCL1.1%、FL0.7%。进一步分析发现,白血病组整体发病率(5.4%)显著高于骨髓瘤组(1.4%)与淋巴瘤组(1.0%),为临床按疾病类型制定差异化监测策略提供了直接依据。
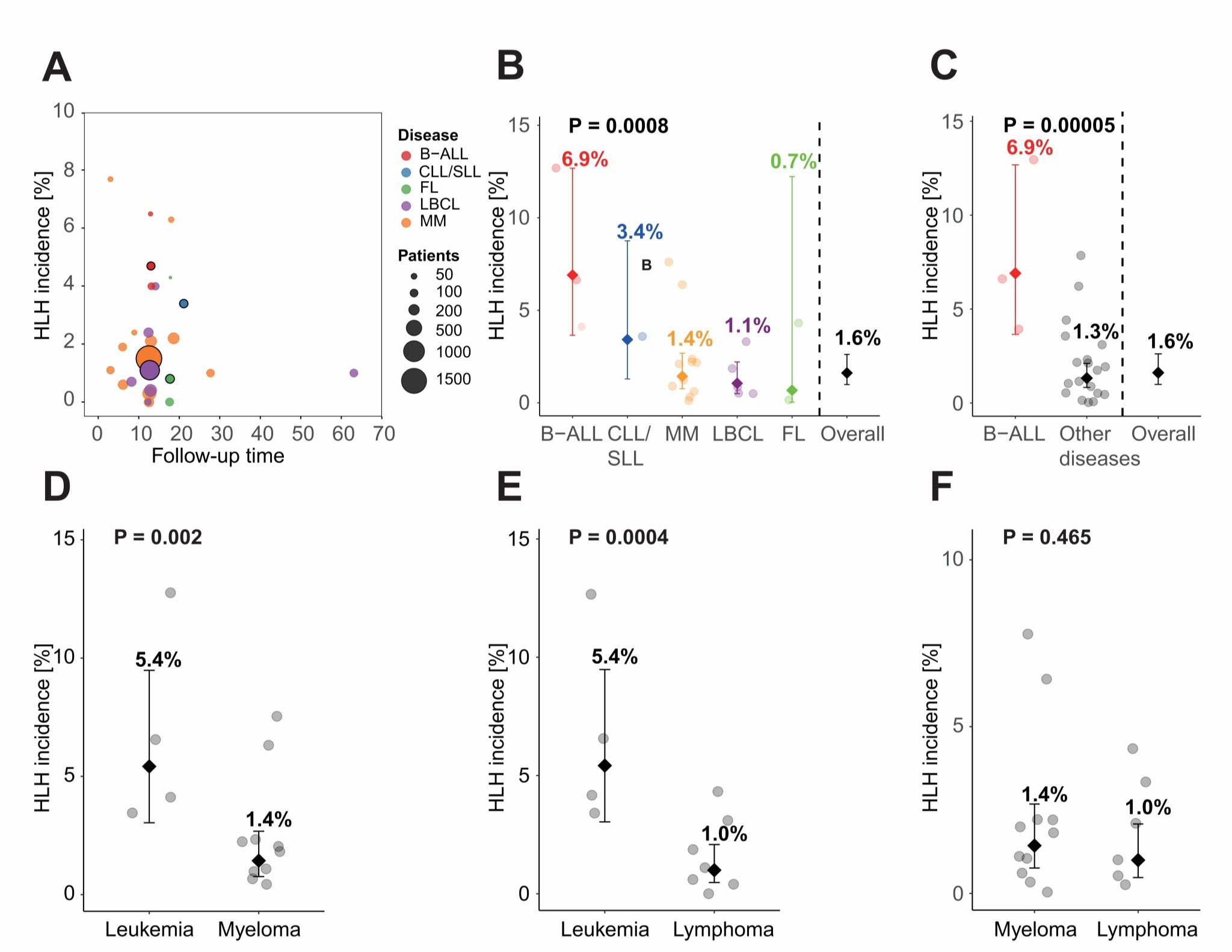
不同血液肿瘤的CAR-T细胞治疗后HLH发病率
三、量化不同CAR-T产品的HLH风险,排除混杂因素明确产品本底差异。研究首次系统证实,不同CAR-T产品的HLH发病率存在显著统计学差异(p=0.0036),并精准量化了各获批产品的发病风险:Tisa-cel发病率最高,达4.3%;Cilta-cel发病率2.6%;Liso-cel发病率1.1%;Ide-cel发病率0.7%;Axi-cel发病率最低,仅0.6%。更关键的是,研究通过亚组分析排除了疾病类型的混杂干扰:在LBCL患者中,Tisa-cel的HLH发病率显著高于Axi-cel(2.4%vs0.6%,p=0.038);在MM患者中,Cilta-cel的发病率显著高于Ide-cel(2.6%vs0.7%,p=0.022)。这是目前最强的循证证据,证实不同CAR-T产品的HLH风险差异,源于CAR结构设计本身的内在特性,而非患者人群差异。
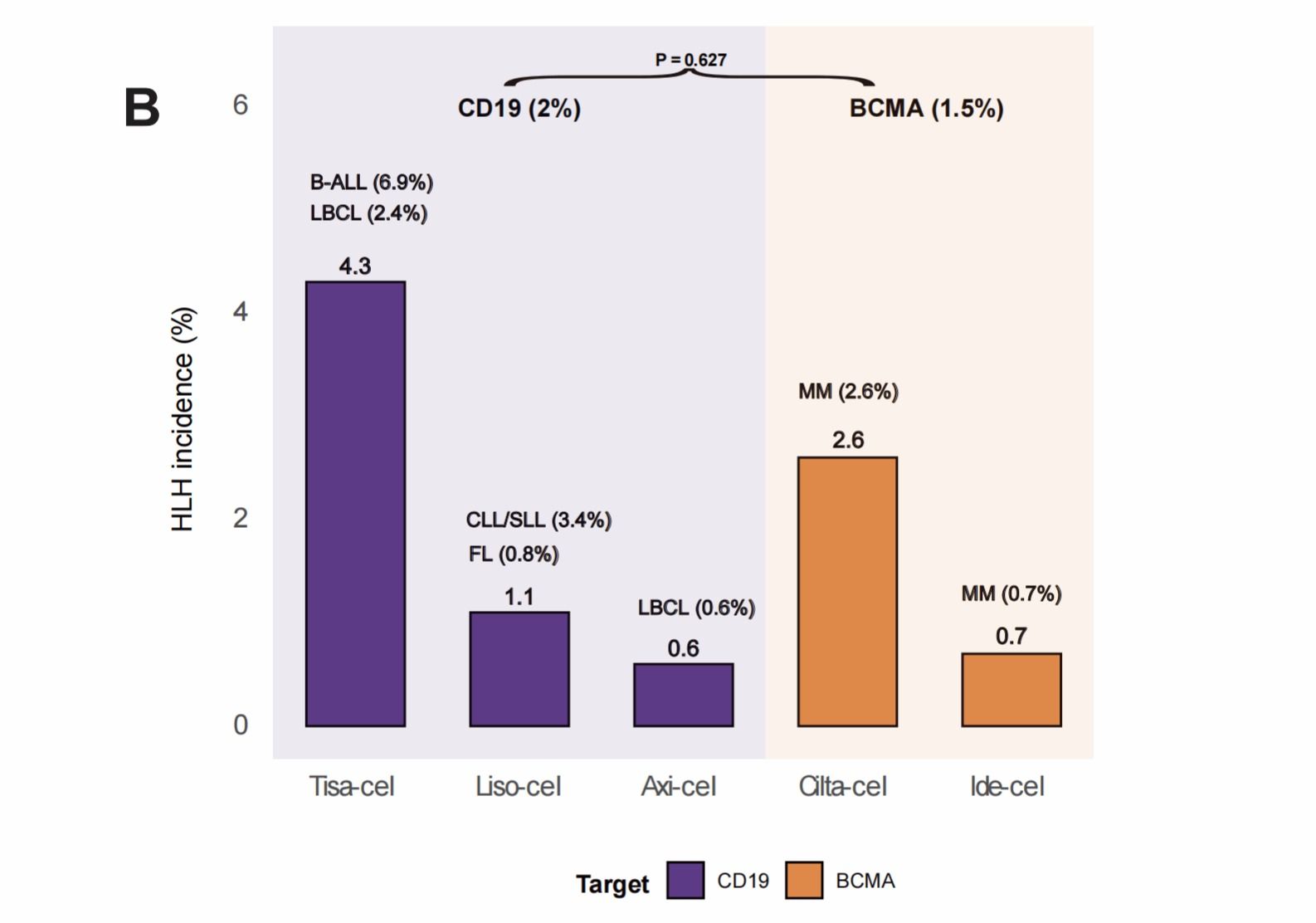
不同CAR-T产品的HLH发生率
四、明确重度CRS是HLH发生的核心相关因素,锁定早期预警标志物。研究揭示了细胞因子释放综合征(CRS)严重程度与HLH发病的强关联。1-2级CRS发病率与HLH发生率呈显著负相关,而≥3级重度CRS的发病率与HLH发生率呈显著正相关(ρ=0.62,p=0.002)。在MM患者队列中,这种关联尤为突出,≥3级CRS发生率高于中位数的队列,HLH发病率显著升高(3.4%vs0.9%,p=0.009)。同时,研究明确了随访时间、患者年龄、治疗线数、治疗场景(临床试验vs真实世界)、既往造血干细胞移植史等因素,对HLH发病率无显著影响,让临床防控的核心靶点更加清晰聚焦。
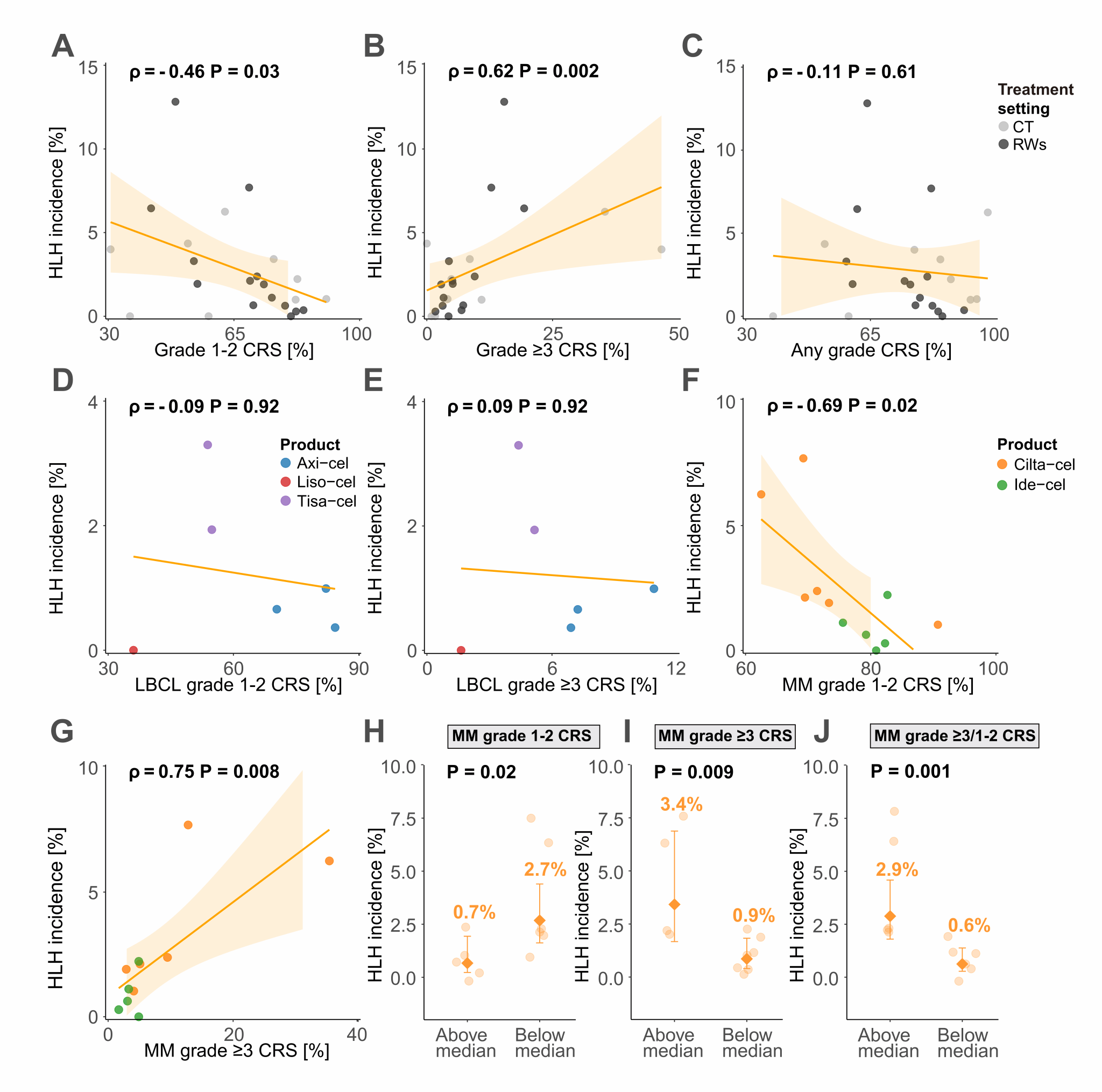
CRS和HLH的相关性
研究成果为全球范围内CAR-T细胞治疗的临床安全管理提供了核心循证支撑,首次基于大样本数据明确了CAR-T治疗后HLH的真实发病率,让临床医生对其危害有了更清晰的认知。
研究团队建立了精准风险分层体系:明确了B-ALL患者、接受Tisa-cel或Cilta-cel治疗的患者为HLH超高危人群,建议对该类人群实施更密集的HLH监测策略,实现早发现、早干预。证实了重度CRS是HLH发生的关键预警信号,为临床制定前置性干预方案提供了依据,有望通过管控重度CRS降低HLH的发生风险。
同时,研究团队也揭示了CAR结构设计与HLH风险的内在关联,为新一代更低毒性CAR-T产品的研发提供了重要参考。
北京大学第三医院、赣南医科大学第一临床医学院张昌辉,赣南医科大学第一临床医学院吴宏彦为共同第一作者;赣南医科大学第一附属医院彭琴、北京大学第三医院血液内科张伟龙为共同通讯作者。本研究获得国家临床重点专科建设项目专项基金、北京市自然科学基金、北京医师科学家培养项目、北医三院临床重点项目等资助。
原文链接:https://doi.org/10.1002/ajh.70351
作者介绍
共同通讯作者
张伟龙

北京大学第三医院血液内科副研究员、主治医师、硕士生导师
主要研究方向:淋巴瘤的分子分型及精准治疗