(一)根治性膀胱切除术
根治性膀胱切除术是治疗肌层浸润膀胱癌的标准方法,也是泌尿外科领域内较大的手术之一。该术式能提高患者的整体生存率、降低肿瘤局部复发和远处转移的几率。该术式临床中主要应用于肿瘤已侵犯膀胱肌层或侵透膀胱全层,但没有明确远处转移的膀胱癌患者。根治性膀胱切除术也适用于高危非肌层浸润性膀胱癌T1G3(高级别)肿瘤;BCG治疗无效的原位癌(Tis);反复复发的非肌层浸润性膀胱癌;TUR和膀胱灌注治疗无法控制的广泛乳头状病变及膀胱非尿路上皮癌等。挽救性膀胱全切除术的指征包括:非手术治疗无效、保留膀胱治疗后肿瘤复发。如晚期膀胱癌存在出血等症状,其它方法难于控制,可行姑息性膀胱切除术。但患者若存严重合并症,无法耐受麻醉或手术,则不推荐行该项手术治疗。该手术需要根据肿瘤的病理类型、分期、分级、肿瘤发生部位、有无累及邻近器官等情况,结合患者的全身状况进行选择。
经典的膀胱癌根治术的手术范围包括膀胱及周围脂肪组织、下段输尿管及盆腔淋巴结。特殊的切除范围有前列腺及精囊(男性),子宫、附件及部分阴道前壁(女性)。若患者尿道、前列腺部(男性)或膀胱颈(女性)发现了肿瘤侵犯,则一般需进一步行全尿道切除。对于有生育要求、肿瘤局限的年轻患者可选择保留生殖器官。对于性功能要求高的年轻患者,保留神经血管束可以使部分患者保留性功能。对于选择原位新膀胱作为尿流改道方式的患者,尽可能保留神经血管束可以同时改善术后尿控。女性如肿瘤没有侵犯阴道前壁可选择保留,绝经期前的女性如卵巢未受侵犯也可以选择保留。这些保留功能的术式在技术成熟的条件下可在器官局限性肿瘤患者中应用。术中应以保持肿瘤根治效果为前提,术后需接受严密随访。
同期行盆腔淋巴结清扫不仅是一种治疗手段,可能改善部分患者的预后,而且为分期和预后判断提供重要的信息。肌层浸润性膀胱癌出现淋巴转移的风险与肿瘤浸润深度正相关。因此盆腔淋巴结清扫是根治性膀胱切除术的重要组成部分。目前主要淋巴结清扫术式有标准淋巴结清扫和扩大淋巴结清扫两种。标准淋巴清扫的范围是髂总血管分叉处(近端),生殖股神经(外侧),旋髂静脉和Cloquet淋巴结(远端),髂内血管(后侧),包括闭孔、两侧坐骨前和骶骨前淋巴结。扩大淋巴结清扫在标准淋巴结清扫的基础上向上扩展至主动脉分叉处,甚至可以扩展至肠系膜下动脉水平,包括髂总血管、腹主动脉远端及下腔静脉周围淋巴脂肪组织。近年的研究发现92%的膀胱淋巴引流位于输尿管跨越髂血管平面以下,因此对于大部分患者,推荐行标准盆腔淋巴清扫。对于术前或术中怀疑淋巴结转移者应考虑扩大淋巴结清扫。淋巴结清扫范围可根据肿瘤范围、病理类型、浸润深度和患者情况决定。
目前根治性膀胱切除术的手术方式可以分为开放手术和腹腔镜手术两种,腹腔镜手术包括常规腹腔镜手术和机器人辅助腹腔镜手术。目前腹腔镜手术的可行性、围手术期治疗效果已经得到证实。与开放手术相比,腹腔镜手术对术者的操作技巧要求较高、总体并发症、术后切缘阳性率以及淋巴结清扫效果等结果与开放手术相近,但具有失血量少、术后疼痛较轻、恢复较快的特点。机器人辅助腹腔镜根治性膀胱切除术可以使手术操作更方便。
根治性膀胱切除术属于高风险的手术,围手术期并发症可达28%以上,围手术期的死亡率为2.5%~2.7%,主要死亡原因有心血管并发症、败血症、肺栓塞、肝功能衰竭和大出血等。大宗病例报道显示,接受根治性膀胱切除术后患者的5年总体生存率和无复发生存率分别为66%和68%,10年总体生存率和无复发生存率分别为43%和60%。肿瘤浸润深度和淋巴结情况是重要的预后指标。器官局限性病变的患者5年和10年的总体生存率达68-74%和49-54%,肿瘤特异生存率可达79%和73%。非器官局限性的患者5年和10年的总体生存率达30%~37%和22-23%,肿瘤特异生存率可达37%和33%。淋巴结阴性患者5年和10年总体生存率为57-69%和41%~49%,肿瘤特异生存率为67%和62%。淋巴结阳性患者5年和10年总体生存率为25%~35%和21%~34%,肿瘤特异生存率为31%和28%。
(二)尿流改道术
根治性膀胱切除术后需要行尿流改道,即重建排尿通道。现行成熟的尿流改道方式主要包括输尿管皮肤造口、回肠膀胱术及原位新膀胱术。早期尚有可控回肠膀胱术的应用,但近年来该术式缺乏进一步改进和成熟,故应用渐少。尿流改道方式与术后并发症相关,尿流改道方式的选择需要根据患者的具体情况,如年龄、伴随疾病、预期寿命、盆腔手术及放疗史等,并结合患者的要求及术者经验慎重选择。保护肾功能、提高患者生活质量是治疗的最终目标。合并精神疾患、预期寿命短、肝或肾功能受损的患者不宜采用复杂性尿流改道术。
输尿管皮肤造口是指将切除膀胱后的双侧输尿管直接与腹壁相连,通过腹壁上的输尿管开口排尿。该方法手术时间短、患者整体手术并发症发生率低,适用于预期寿命短、有远处转移、姑息性膀胱全切、肠道疾患无法利用肠管进行尿流改道或全身状态不能耐受手术者。缺点是由于输尿管直径小,皮肤造口狭窄发生率较高,多需长期留置输尿管支架管并定期更换。尿流改道相关的并发症发生率方面,输尿管皮肤造口术要明显低于回、结肠通道术。但是输尿管皮肤造口术后出现造口狭窄和逆行泌尿系感染的风险比回肠通道术高。
回肠通道术又叫Bricker膀胱术,是一种经典的简单、安全、有效的不可控尿流改道的术式,是不可控尿流改道的首选术式,也是最常用的尿流改道方式之一。方法为术中截取一部分小肠(回肠),将双侧输尿管末端与肠管一端相吻合,然后将肠管另一端于体表皮肤开口。尿液先由输尿管进入回肠,再由回肠皮肤造口排出体外。伴有短肠综合征、小肠炎性疾病、回肠受到广泛射线照射的患者不适于此术式。其主要缺点是需腹壁造口、终身佩戴集尿袋。术后早期并发症可达48%,包括尿路感染、肾盂肾炎、输尿管回肠吻合口漏或狭窄。主要远期并发症是造口相关并发症(24%)、上尿路的功能和形态学上的改变(30%)。随着随访时间的增加并发症相应增加,5年并发症为45%,15年并发症达94%,15年组患者上尿路的改变和尿石形成发生率分别达50%和38%。各种形式的肠道尿流改道中,回肠通道术的晚期并发症要少于可控贮尿囊或原位新膀胱。
原位新膀胱术由于患者不需要腹壁造口,保持了生活质量和自身形象,已逐渐被各大医疗中心作为根治性膀胱全切术后尿流改道的主要手术方式之一。男性和女性患者均适用。首选末段回肠去管化制作的回肠新膀胱,如Studer膀胱,M形回肠膀胱等。有经验的中心术后1年日间控尿率可达87%~96%,夜间控尿率可达72%~95%。缺点是可能出现尿失禁和排尿困难,部分患者需要长期导尿或间歇性自我导尿。根据报道22%的患者术后出现各种并发症,远期并发症包括日间及夜间尿失禁(分别为8%~10%,20%~30%)、输尿管肠道吻合口狭窄(3%~18%)、尿潴留(4%~12%)、代谢性疾病、维生素B12缺乏病等。保留神经血管束的膀胱切除方式可以改善术后尿控。另一缺点是存在尿道肿瘤复发的风险,尿道肿瘤复发率约为1.5%~7%,如膀胱内存在多发原位癌或侵犯前列腺尿道则复发率高达35%。建议术前男性患者行尿道前列腺部可疑组织活检,女性行膀胱颈活检,或者术中行冷冻切片检查,术后应定期行尿道镜检和尿脱落细胞学检查。
采用原位新膀胱作为尿流改道方式应满足以下条件:①尿道完整无损,外括约肌功能良好;②术中尿道切缘肿瘤阴性;③肾脏功能良好可保证电解质平衡及废物排泄;④肠道无明显病变。术前膀胱尿道镜检查明确肿瘤侵犯尿道、膀胱多发原位癌、盆腔淋巴结转移、估计肿瘤不能根治、术后盆腔局部复发可能性大、高剂量术前放疗、复杂的尿道狭窄以及生活不能自理者为原位新膀胱术的禁忌证,女性患者肿瘤侵犯膀胱颈、阴道前壁亦为手术禁忌。存在膈肌裂孔疝、腹壁疝、盆底肌松弛、子宫脱垂等影响腹压的病变时应慎重选择,必要时同时处理该病变。在严格掌握适应证情况下,原位新膀胱术不影响肿瘤治疗效果。
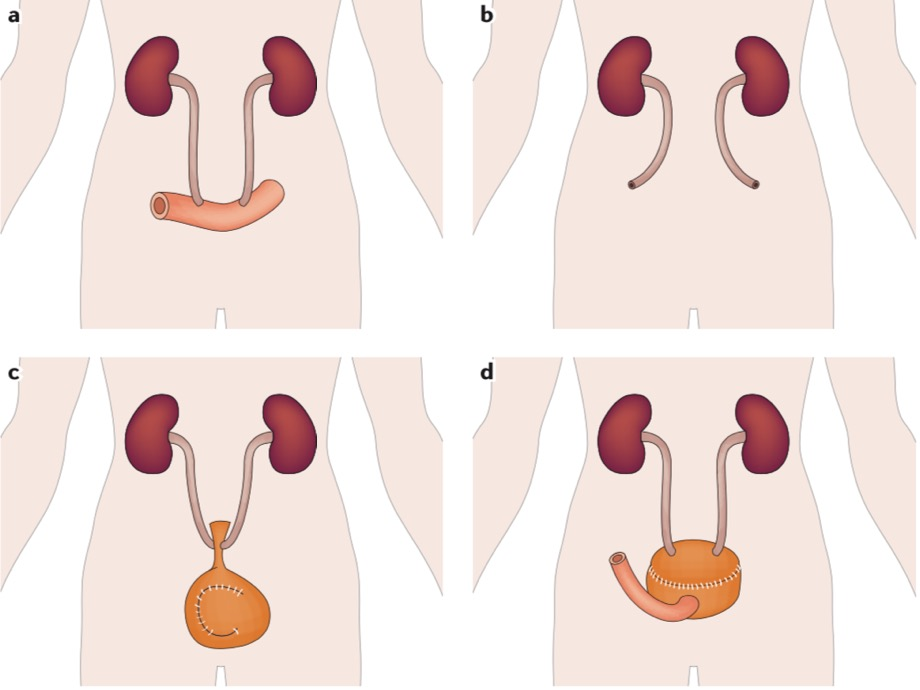
图 尿流改道方法示意图:a.回肠膀胱术 b.输尿管皮肤造口术 c.原位新膀胱术 d.可控回肠膀胱
(三)我院膀胱癌根治及尿流改道手术情况介绍
在马潞林主任带领下,我院泌尿外科致力于泌尿外科疾病的腹腔镜微创治疗,开展根治性膀胱切除合并盆腔淋巴结清扫术已近20年,近年年治疗患者百例左右。国内外多项研究显示,与开放手术相比,腹腔镜手术肿瘤控制效果与开放手术相当,但具有失血量少、术后疼痛较轻、恢复较快的特点。目前腹腔镜膀胱癌根治术在我院已形成常规,占95%左右,仅少数患者行开放手术。我院泌尿外科在原位新膀胱手术方面开展较早,积累了熟练的技术和丰富的经验。该术式较为复杂,需要将末段回肠重建成球形的新膀胱,并与输尿管及尿道吻合,手术时间长,风险高,其并发症发生率相对较高,故对病人选择较为严格,满足手术条件的门槛较高。我科近10年来已顺利完成原位新膀胱术近百例,大多数患者术后整体生存率及生活质量都得到了较好的保证。近年来,我院泌尿外科加强肿瘤亚专业的建设,在马潞林主任指导下,膀胱癌专业组组长王国良主任医师医疗团队长期致力于膀胱癌的诊疗研究,在采用NBI技术降低膀胱癌的漏诊率、改善经尿道膀胱肿瘤激光剜除术的手术效果,原位新膀胱术的技术持续改进方面开展了大量工作,膀胱癌的诊疗水平居国内先进行列。王国良主任医师作为专家参加了最新版的中华医学会泌尿外科分会膀胱癌指南、中华医学会泌尿外科分会-欧洲泌尿外科分会肌层浸润性膀胱癌联合指南的编写和制订。
此外,我院泌尿外科开展的多学科诊疗模式(Multi-Disciplinary Team, MDT)——每周固定数次联合肿瘤化疗科、肿瘤放疗科、病理科、放射科和本科化疗及免疫治疗组等相关专家——在每一名膀胱癌患者的治疗过程中都发挥了积极的作用。如术前影像学诊断与分期评估、术前新辅助治疗的开展、术中快速病理结果判读及决策制定、术后化疗、放疗、免疫治疗或其他辅助治疗等形成了程序性的衔接。这使我院膀胱癌病人的治疗以泌尿外科为纽带,上下游串联起相关多学科共同诊治决策,同步运用国际权威指南诊疗方案,最大限度地为患者提供个体化最佳诊疗方案,以期提高患者的治疗效果。始终以国家队标准要求自己,为守护人民健康及促进医学发展做出应有的贡献。
 科室特色
科室特色