这个冬天,比天气更让人感到灰冷的是新冠疫情。如果你是一名医生,你多半是已经遇到了这样的情况——那就是面对危重型新冠病毒感染(简称新冠)的患者,当你用了Paxlovid、激素、托珠单抗或者巴瑞替尼而患者的氧合情况仍然没有改善,氧合情况僵持在无创通气下吸氧浓度80%或者面罩吸氧10L/min才能维持的状况。如此僵持下去,等待患者的也许是每况愈下。看着胸片上的“白肺”,你绞尽脑汁去想还有什么药物没有用,还有什么呼吸机模式或者参数没有调好,结果却只有无力和无助的感觉。难道要气管插管进行有创呼吸机辅助通气嘛?还有其他良策吗?
清醒俯卧位(awake prone positioning, APP)治疗,即清醒、有自主呼吸且非插管患者进行俯卧位治疗。荟萃分析结果显示APP可显著减少气管插管的需求[1]。
那么,什么样的新冠肺炎患者我们建议清醒俯卧位治疗呢 ?
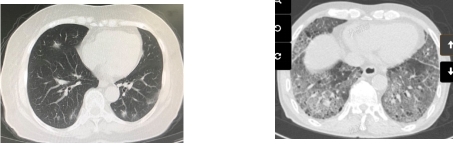
图1A 新冠患者A肺CT 图1B 新冠患者B肺CT
图1 新冠病毒感染患者肺CT
满足以下条件的患者可考虑进行APP治疗[2]:①新冠肺炎患者:使用HFNC或NIV时FiO2达0.3~0.6或鼻导管、面罩吸氧时氧流量达2~10 L/min以致外周血氧饱和度>94%;②影像学符合ARDS双侧重力依赖区浸润影的表现,如相比图1A患者,图1B患者将更可能通过APP治疗获益(图1)。
APP并发症:相对安全,可能有一些不太严重的并发症:如皮肤破裂、中心静脉或动脉导管移位(多是ICU机械通气患者)、呕吐、背痛、腹胀感和全身不适[1]。为了避免并发症的出现,我们要关注这项治疗的禁忌症。
APP相对禁忌[1]:(1)严重血流动力学不稳定(平均动脉压≤65mmHg)或者应用去甲肾上腺素等升压药物;(2)颅内压增高(ICP ≥15 mmHg或200mmH2O );(3)急性出血性疾病或者严重凝血功能障碍;(4)颜面部、颈椎脊柱损伤;(5)骨科手术(肋骨、股骨、骨盆骨折);近期腹部手术需要限制体位;(6)妊娠不能耐受俯卧位的姿势;(8)腹内压(IAP)≥12 mmHg;(9)新发下肢深静脉血栓,在普通病房相对禁忌[3]。
如何开展清醒俯卧位治疗工作呢?
清醒俯卧位治疗实施:有很多不同的方法可以让患者俯卧。在进行操作时应遵循标准,以减少对工作人员(背部受伤)和患者的伤害风险。把床摇平,协助患者翻转至俯卧位。一个枕头置于患者前额下方,留出氧气面罩位置。调整氧气管路在可见范围内。通常,患者的手臂平行于躯干或游泳的“爬行”姿势,腹部无支撑,脸转向右侧或左侧。保持自己舒服的俯卧位姿势,尽量时间长一些(图2)。监测血氧饱和度、呼吸频率和患者舒适度,注意血压变化。
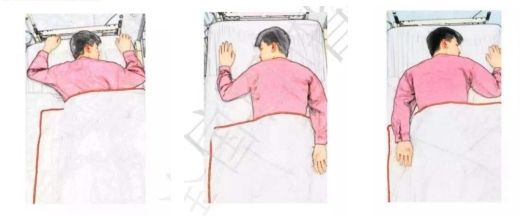
图2 清醒俯卧位体位示意图
(图片来源:广东省护理学会发布成人重症非人工气道患者清醒俯卧位护理)
解决困难鲜有捷径,并不是像“趴趴好得快”说得那么轻而易举。不要以为和病人说了一句“趴趴,每天都趴趴”,就能做好这个工作,也不要以为开了“俯卧位”医嘱,就等于把这件事做到位了。细节决定成败。在执行俯卧位治疗时,也许多小环节需要我们注意,医生、呼吸治疗师、护士、家属和患者,团队合作共同完成这个任务。
思想工作要到位。沟通是很重要的。当医生判断哪个患者需要俯卧位治疗的时候,除了开“俯卧位”医嘱外,需要和患者主管护士沟通,协助患者和家属进行这项治疗,最关键的是要跟患者和家属强调这件事的重要性,因为患者本来就有不适,呼吸困难、乏力,家属陪住也是处在一种很疲劳的状态,所以他们双方有一方不太积极,这个事儿就因为有困难而执行不下去。所以,需要我们宣教。宣教之前,我们先自充电,做一下理论知识储备:俯卧位改善氧合主要通过以下机制:①改善通气/灌注失调:俯卧位时,肺泡通气较仰卧位更均一,同时减少心脏和膈肌对肺区的压迫,肺泡通气增加,分流减少,改善通气血流比,进而提升氧合;②促进肺复张:俯卧位时重力依赖区肺泡通气增加,肺泡趋于复张,同时非重力依赖区肺泡的过度通气状态减轻,肺顺应性增加;③促进分泌物引流:俯卧位时,在重力的作用下更利于背侧肺部的分泌物经气道排出。然后,我们需要翻译成患者和家属能够理解的话语,让患方相信这种方法可以改善氧合,缩短住院日,早日回家,同时提醒患者及家属注意俯卧位和仰卧位氧合的变化,比如仰卧位时血氧92-93%,俯卧位刚开始由于有活动增加氧耗,可能会更低一点,但是之后就可能看到血氧饱和度升到96%,患方看到了这种变化才能更相信俯卧位治疗的好处,才能克服劳累和不适继续坚持做下去,每一天氧合改善,吸氧浓度有下降都鼓励和表扬患者,虽然病人都是成年人,听到表扬也是心里美滋滋,获知自己多趴趴好得确实快,也提高了做俯卧位治疗的积极性。如果氧合指数很低,无创通气吸氧浓度很高,有需要也可以请呼吸治疗师帮助和指导。
思想工作做到位后就是实施的细节:
清醒患者俯卧位出现结膜水肿、角膜磨损的概率较低,但是一定注意俯卧位时无创面罩、高流量吸氧管的位置是否发生变化,避免因此出现氧合下降;尽量咳痰或者吸痰后,在俯卧位时如果患者有痰,要协助咳痰。
胃管鼻饲暂停或者进餐0.5-1小时后进行为宜,如俯卧位时间长,无法长时间停止鼻饲营养液,减低速度以20~30 ml/h的速度经空肠管泵入,最高不超过50 ml/h[4],可有效减少俯卧位患者营养支持时胃潴留的发生。
用缓冲垫支持患者身体的几个主要部分,包括头部、胸部、髂部及小腿部分,以确保其腹部能够上下移动,达到最佳的通气效果。支撑垫放置不当可致腹内压增加,下腔静脉受压而引起低血压。俯卧位时需要注意血压变化。
管路管理:翻身前将所有可游离管路妥善固定于躯体两侧。护士需整理并妥善固定各种管路,确认刻度。
何时终止俯卧位治疗?
这个问题有2个含义,一个是何时终止俯卧位治疗策略,再也不用做了;另一个是具体实施时出现何种情况,需要立即终止恢复仰卧位。第一个问题没有明确定论,但是还是可以回答。
第一个问题:患者氧合改善,可以终止。具体而言,做到氧合好到不能再好或者不再好。
第二个问题:在俯卧位中出现以下情况需要终止:出现氧合指数较平卧位时下降20%;有呼吸疲劳征象的患者(呼吸频率>40次/min,pH<7.30,PaCO2 >50 mmHg,以及明显使用辅助呼吸肌的患者);需要立即行气管插管的患者(PaO2/FiO2<50 mmHg,没有气道保护能力或意识状态改变的患者);血流动力学不稳定的患者;不能耐受俯卧位的患者[2]。
亚重症病房APP实施病例分享——对于我而言,多少个P<0.05 都不如自己亲身体验到获益更让自己信服,你呢?
病例1
基本信息:女/76岁
基础疾病:右肺腺癌术后10年,咳嗽变异性哮喘10年,肺间质纤维化5年,2型糖尿病10年。过敏体质,未接种疫苗。
主诉:发热8天,咳嗽咳痰5天。
病情发展:住院第3天开始咯血及呼吸困难
主要治疗:
抗病毒药物:阿兹夫定;Paxlovid
抗炎药物:甲基强的松龙 40mg QD ;因过敏体质、血小板低未应用托珠单抗;因淋巴细胞绝对值低,接近0.2*109/L、下肢肌间血栓且存在抗凝禁忌未应用巴瑞普利。
呼吸支持:鼻导管吸氧;面罩;无创通气(PEEP 6cmH2O,FiO2% 60%),氧合情况见图3。
图3 病例1氧合恶化与改善过程
自评与感触:这是管理病房早期接管的病人,认识到患者病情进展迅速,在治疗的初期,确实只是纠结于各种药物治疗方案的调整,在氧合情况较差的时候开始重视清醒俯卧位治疗。所幸患者和家属十分配合,在理解这项治疗的意义后,在护士的帮助下积极地执行这项治疗,在我们共同努力下,一位很有可能继续病情恶化,有生命危险的患者逐渐恢复并出院返家了,十分令人欣慰。
病例2
男/66岁
基础疾病:肺气肿;酒精肝;长期酗酒及吸烟,已接种3针新冠疫苗
主诉:咳嗽咳痰1周,呼吸困难3天。
病情发展:住院时查体发热,初期氧合无改善
主要治疗:
抗病毒药物: 病程过长,未应用Paxlovid;肝功异常、血小板低未应用阿兹夫定
抗炎药物:地塞米松 5mgQD ;巴瑞替尼;托珠单抗(与巴瑞替尼非同时)。
呼吸支持:无创通气(CPAP 6 cmH2O,FiO2 70%),氧合无改善(图4)
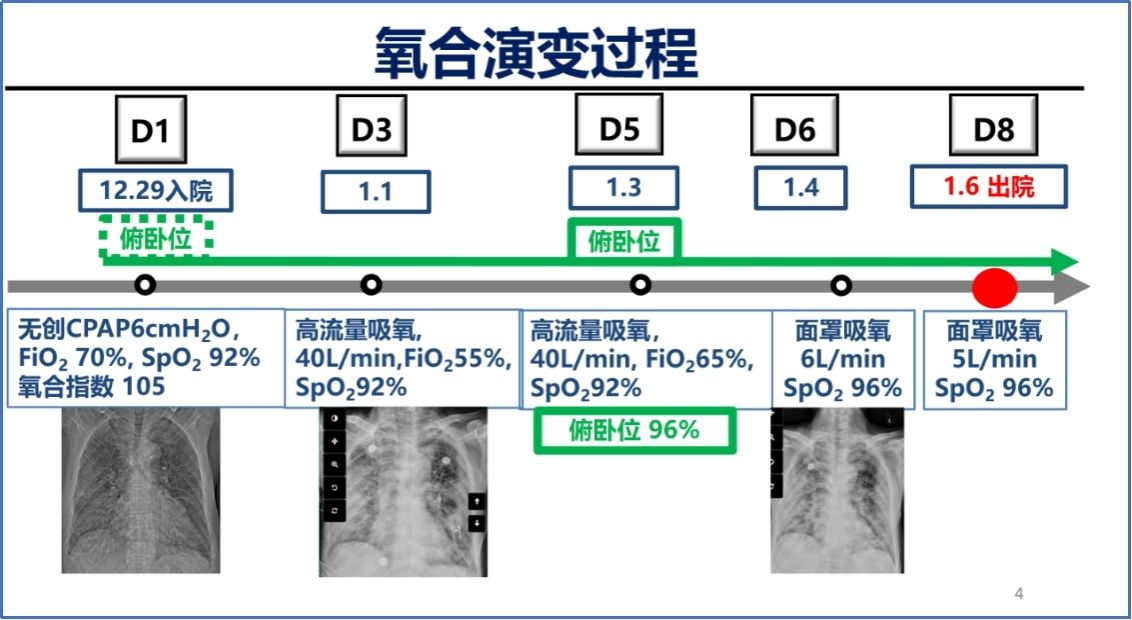
注:第一张胸片为CT的定位片
图4. 病例2氧合恶化与改善过程
自评与感触:有了多个像第一个病例患者的管理经验,我们在面对这个患者时,第一时间就开始实施清醒俯卧位治疗,但是在治疗早期,疗效并不理想,但是坚持做下去,后期恢复迅速,家属也十分积极,及时买了家庭制氧机,没有输液治疗需求后尽早回家康复了。总结后期改善较快原因:1. 前期疾病还在发生发展上升期;2. 抗炎药物起效需要时间;3.早期患者一般状态差,乏力及呼吸困难明显,家属和患者都不是很积极配合做俯卧位治疗;后期患者一般状态略有好转,尤其是发现同一吸氧浓度下,自己仰卧位时外周血氧饱和度92%,俯卧位时升高到96%,我们也和家属反复介绍这种治疗的机理,提高了患者和家属治疗的积极性。
执行清醒俯卧位需要灵活性
美国胸科学会/欧洲重症监护医学学会/重症监护医学协会临床实践指南强烈建议严重ARDS患者每天俯卧位治疗12小时以上。2020年发布的《拯救脓毒症运动:成人重症COVID-19患者管理指南》建议,危重型COVID-19患者可采取每天12~16小时的俯卧位治疗。国内最新发表《奥密克戎变异株所致重症新型冠状病毒感染临床救治专家推荐意见》建议尽可能治疗时间每日大于8小时[5]。但是对于清醒患者,这是很难耐受的,没有必要强行执行,人是一个整体,病情的最终走向是综合因素共同决定的,强行执行可能会带来不良的影响。但是可以告诉患者,尽量去做。比如俯卧1小时,或者半小时,之后左侧卧位半小时,坐起半小时,右侧卧位半小时,这样加起来是2小时,每个姿势都时间不长,也能起到一定作用。这个循环每天多做几次[2],以提高俯卧位时间也是好的,更如有些患者有脊柱疾病,不能俯卧位,那就多多侧位也是好的。就如需要抗凝的患者,由于种种原因不能抗凝,此时应用抗血小板治疗也是好的,聊胜于无。
谁也不是神话,APP也不是
并非所有患者对俯卧位治疗的反应都一样好。俯卧位30分钟内PaO2有10mm Hg的改善有助于区分有反应和无反应(即没有改善的患者)[6]。比如,如果患者有肺纤维化基础,俯卧位治疗效果不明显[7],我们也有一例患者肺纤维化合并新冠肺炎患者,在治疗过程中观察到俯卧位治疗对该患者氧合改善没有明显作用。
对于无创通气,氧合指数极低,有气管插管指征但尚未插管患者,在普通病房进行APP,需要谨慎及密切监测,可能牵一发而动全身,导致被动气管插管。建议有插管指征又有意愿进行有创通气患者,气管插管后进行俯卧位更有安全保证。上海市新型冠状病毒肺炎临床救治专家组也建议在普通病房存在以下情况不建议俯卧位治疗:①存在严重氧合障碍,氧合指数[动脉氧分压(PaO2)/吸氧浓度(FiO2)]<100 mmHg或SpO2/FiO2<140;②存在明显呼吸困难,呼吸频率>40次/min[3]。
写在最后
新冠病毒感染让我们遇到了更多的病毒性肺炎,遇到了更多的呼吸衰竭治疗上的挑战。在亚重症病房主要是管理一些非气管插管的呼吸衰竭患者,清醒俯卧位通气是氧疗、机械通气等呼吸支持治疗的一个好帮手,有时会带给我们惊喜,就像沙漠中看到绿洲;同样,一把利刃在手,是否能用好,就要看我们的态度和实力了,还有更多的需要学习。
主要参考文献:
[1] Li J, Luo J, Pavlov I, et al. Awake Prone Positioning Meta-Analysis Group. Awake prone positioning for non-intubated patients with COVID-19-related acute hypoxaemic respiratory failure: a systematic review and meta-analysis. Lancet Respir Med. 2022 Jun;10(6):573-583.
[2] 漆敏,倪忠,唐永江,梁宗安,余荷.清醒俯卧位通气策略在低氧性呼吸衰竭患者中的应用进展[J].中国呼吸与危重监护杂志,2021,20(3):215-218.
[3] 上海市新型冠状病毒肺炎临床救治专家组. 新型冠状病毒肺炎患者俯卧位治疗上海专家建议 [J] . 中华传染病杂志, 2022, 40(9) : 513-521.
[4] Reignier J, Dimet J, Martin-Lefevre L, et al. Bebrore-after study of a strandardized ICU protocol for early enteral feeding in pairtients turned in the prone position[J]. Clin Nutr, 2010, 29(2):210-216.
[5] 中华医学会呼吸病学分会危重症学组中国医师协会呼吸医师分会危重症医学专家组. 奥密克戎变异株所致重症新型冠状病毒感染临床救治专家推荐意见[J].中华结核和呼吸杂志, 2023,46:E001.
[6] Pappert D, Rossaint R, Slama K, et al. Influence of positioning on ventilation-perfusion relationships in severe adult respiratory distress syndrome. Chest. 1994;106:1511.
[7] Nakos G, Tsangaris I, Kostanti E, Nathanail C, et al. Effect of the prone position on patients with hydrostatic pulmonary edema compared with patients with acute respiratory distress syndrome and pulmonary fibrosis. Am J Respir Crit Care Med. 2000 Feb;161(2 Pt 1):360-8.
2023.1
 健康知识
健康知识