北医三院 骨科,韦峰

本文作者:韦峰,主任医师、副教授、硕士生导师。先就职于北京大学第三医院骨科。担任中华医学会骨科学分会骨肿瘤学组委员、北京医学会骨科学分会骨肿瘤学组委员、北京医学会骨科学分会脊柱学组委员、AOSpine Knowledge Forum Tumor会员、中国修复重建外科专业委员会骨肿瘤专业学组副组长、北京医学会骨科学分会第一届青年委员、中国医师学会肿瘤医师分会青年医师委员会第一届委员会委员、《中国骨与关节杂志》编辑委员会通讯编委、《中国脊柱脊髓杂志》第七届编辑委员会青年编委、中国中西医结合学会第二届脊柱医学专业委员会青年委员、AO国际脊柱外科学会会员中国区讲师、中国医师协会骨科医师分会会员。
脊柱原发肿瘤是一种少见而特殊的疾病。其全球发病率估计为2.5~8.5/百万人/每年,几乎是我们临床上常见的腰椎管狭窄症发病率的千分之一。我们脊柱外科医生几乎都知道腰椎间盘突出症的手术指征,但很有可能并不了解原发性脊柱肿瘤应该如何选择治疗。
下面这个病人是个25岁的青年男性,因为下肢无力在当地医院就诊,发现T12肿瘤压迫脊髓。为了挽救神经功能,当地医生给病人做了后路椎板切除减压,椎体内肿瘤刮除及椎弓根螺钉固定手术。术后肿瘤的病理结果回报为骨巨细胞瘤。虽然神经功能改善明显,步行出院,但1年半之后肿瘤复发,不仅再次压迫脊髓而且肿瘤蔓延到相邻的3节脊椎。
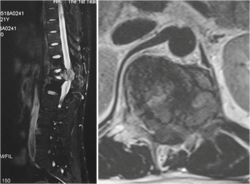
图1-1,男性,25岁,术前MRI显示T12椎体、附件及椎旁肿瘤,累及椎管压迫脊髓。
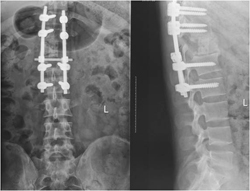
图1-2,术后X片显示当地医院行后路T12附件切除减压,经椎弓根椎体肿瘤切除,T11-L1椎体间异体骨块支撑,T10,11-L1,2椎弓根螺钉固定术。
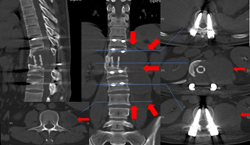
图1-3,术后1年半CT显示肿瘤复发,累及T11-L1椎体,左侧椎旁肿瘤累及腰大肌从T11蔓延到L2-3椎间盘水平。
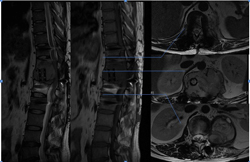
图1-4,术后1年半MRI显示肿瘤复发,而且再次侵及椎管造成脊髓压迫。
还有一个63岁的男性病人,也是因为腰背部疼痛下肢无力就诊于当地医院。检查发现T11椎体破坏。医生进行了透视下椎体肿瘤穿刺活检,但病理结果回报“正常的骨与骨髓组织,未见明显肿瘤细胞”。为了改善脊髓压迫,当地医生给病人实施了后路椎板切除及肿瘤部分切除减压和固定手术。术后病理回报为“平滑肌肉瘤”。术后半年肿瘤复发并进展。
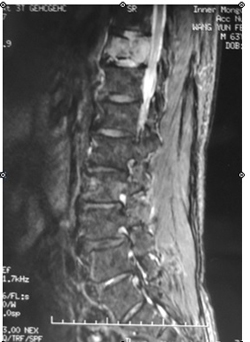
图2-1,男性,63岁,T11椎体破坏,肿瘤累及椎管。
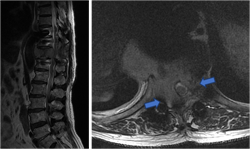
图2-2,术后半年MRI显示T11肿瘤复发且进展,椎管内的肿瘤对硬膜的压迫加重。
脊柱肿瘤的治疗效果主要取决于肿瘤的病理种类和切除方式。侵袭性良性肿瘤和恶性肿瘤需要行整块切除手术才能最大程度地降低复发风险。上面两个病例的问题就是第一个术前没有病理诊断,第二个虽然术前做了穿刺活检,但并未穿到肿瘤组织,仍然是没有病理诊断。因而切除的方式不够彻底,导致了肿瘤的早期复发。
整块切除就是将肿瘤作为一整块地切除,切下的肿瘤标本周围有连续、完整的正常组织包绕。就像乳癌根治术或者胃癌的胃大部切除一样,不仅仅要切除肿瘤本身,而且要连带肿瘤周围正常的组织一并切除,其过程中肿瘤包膜应保持完整。
|
那什么才是合理的治疗策略呢?特别是当遇到肿瘤造成明显神经功能损害的时候,我们该如何选择治疗方式呢?我们就通过下面两个病例给大家详细地讲解一下。
第一个病例:
女性,35岁
} 间断腰痛20年,当地医院按“骨化性肌炎”诊断治疗;左下肢疼痛、无力1个月,迈步困难,行走需要他人搀扶。小便费力。
} 查体:
} 左侧髂腰肌肌力1级,股四头肌和胫前肌、拇背伸肌2级
} 右侧下肢肌力3级
} 左侧股四头肌腱反射减弱
|
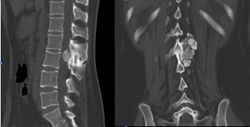
图3-1,CT矢状面和冠状面重建,显示病变为成骨性,病变内有点状钙化。
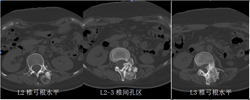
图3-2,CT横断面显示病变累及L2-L3水平椎骨。
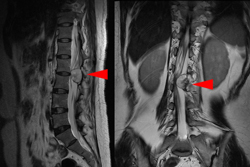
图3-3,MRI矢状面及冠状面显示病变侵入椎管明显压迫硬膜囊和马尾神经
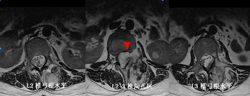
图3-4,MRI横断面显示病变存在软组织成分,在左侧L2-3椎间孔区肿瘤累及椎管内外,明显压迫马尾神经,并且包绕左侧L2神经根。
这时医生面临着两个问题,第一是诊断,病变是什么?第二是马尾神经受压并出现功能障碍,需要尽早去除压迫。但两者存在一定的矛盾,因为穿刺活检和病理诊断需要时间,而马尾神经损害要求尽早手术减压。为什么一定要知道肿瘤的病理类型呢?因为,如果是良性病变,手术可以进行经瘤肿瘤切除,可以保留受累的左侧L2神经根。但如果肿瘤是恶性的,那么就必须实施整块切除,而就需要牺牲左侧L2神经根,会一定程度地影响术后左侧髂腰肌的力量。
手术切除方式:
(1) 刮除(currettage)是一种于病灶内(intralesional )将肿瘤分块切除(piecemeal)
的方式。适用于某些膨胀性生长的良性肿瘤切除或姑息性肿瘤切除。对于侵袭性生长的肿瘤,刮除往往难以达到彻底清除肿瘤组织的目的。
(2) 彻底性切除 所谓彻底性切除,是指通过外科手术将肿瘤组织彻底清除干净的
方法,其所包含的主要手术技术包括:
a. 边界性切除(marginal resection),将肿瘤包膜或肿瘤周围反应区组织进行切除;
b.广泛性切除(wide excision),将肿瘤连同其周围的部分正常组织进行切除;
c.整块切除(en bloc excision),意指将肿瘤及其周围部分正常组织以整体的形式进行切除。按照整块切除的概念,切除之组织不应有任何肿瘤外露,于该切取物周围取活检不应发现肿瘤细胞。
d.根治性切除(radical resection)对于四肢肿瘤,根治性切除系指将肿瘤连同其所在间室一并切除。由于在脊椎部位所谓“间室”常涉及到硬膜结构,故肿瘤根治性切除的概念须谨慎使用。
|
我们的做法是,住院后立即给予20%甘露醇静滴250mlQ8h,地塞米松20mgQd。第二天患者下肢肌力明显恢复到4级。于是行CT引导下穿刺活检,病理提示病变为“软骨肉瘤”。
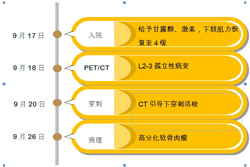
图3-5,病人入院后诊断过程的时间轴。
软骨肉瘤是恶性程度较高的原发骨肿瘤。应实施整块切除。文献报告,任何形式的经瘤切除都会导致极高的复发率。因此,此例病人应该实施整块切除手术。根据Boriani的WBB分期设计手术策略,由于肿瘤仅仅累及肿瘤左侧的附件和左侧椎体近椎弓根的部分,因此,可以实施矢状切除。但需要做L2和L3两个椎体的矢状切除并且同时切除左侧椎间孔内的L2神经根。由于肿瘤累及左侧椎间孔外侧的软组织,为了直视下游离肿瘤的边界并且结扎并切断左侧L2神经根的远端部分,先从左侧前方入路完成上述任务,而且可以同时切除L1-3和L3-4的椎间盘前份和前纵韧带。然后再行后路手术,游离椎旁肌内的肿瘤,分块切除未被肿瘤累及的右侧椎板、横突、关节突和椎弓根,切除L1-2和L3-4椎间盘的后份,然后经L2和L3椎弓根向椎体前方实施截骨,将L2和L3椎体及附件的左侧的肿瘤组织充分游离,此时结扎并切断L2神经根从硬膜囊发出的部分,从而将肿瘤一整块地切除。
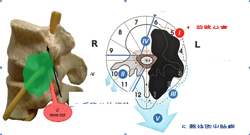
图3-6,肿瘤累及左侧的L2神经根;WBB分期和手术设计。
WBB(Weinstein-Boriani-Biagini)分期系统着重于描述肿瘤在脊椎局部的侵占情况,旨在据此来确定手术切除的范围与方式。该系统首先将脊椎在横断面上按时钟的形式分成12个扇形区域,其中4-9区为前方结构,其余区为后方结构;然后根据解剖结构从脊椎周围至椎管分成A – E五个不同层次,A为脊椎周围软组织,B为骨组织浅层,C为骨组织深层,D为椎管内硬膜外部分,E为硬膜内;最后再记录肿瘤侵占脊椎的节段。采用这一系统,可以从横向、矢向和纵向三个角度对肿瘤的病变范围作出清楚判断,继而确定相应手术方案(见图1)。如,根据肿瘤所侵占的“时区”来确定是行椎体切除、后方结构切除,还是矢状半脊椎切除或者是全椎切除。临床结果显示,截骨平面距离肿瘤边缘一个扇区可提供充分的肿瘤边界。
|
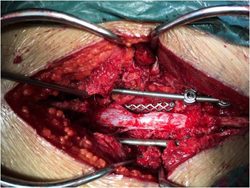
图3-7,后路肿瘤切除照片显示肿瘤切除后T12,L1至L4,L5椎弓根螺钉固定,L1-3椎体间钛网植入,左侧L2神经根切除。
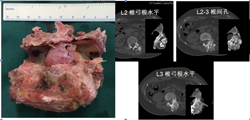
图3-8,术后标本,标本CT平扫与术前图像对比,显示整块肿瘤切除的范围,切除边界充分。
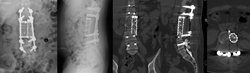
图3-9,术后X片及CT显示肿瘤切除后内固定重建。
术后病理证实:高分化软骨肉瘤。病人术后左侧髂腰肌肌力减弱,其余下肢肌力5级;术后7天下地活动,可走平路。术后3个月复查时左下肢肌力基本正常,病人可正常行走。术后随访33个月,肿瘤无复发,内固定稳定。
从上述的病例可以看出,脊柱原发肿瘤的诊疗与临床中常见的脊柱外伤和腰椎间盘突出症等退变性疾病有很大的不同。后两者的治疗以稳定脊柱和解除压迫为主要目的,而前者则以肿瘤的彻底切除、减少复发率为主旨。有时为了肿瘤的彻底切除,甚至需要并且可以牺牲神经根等神经功能,即所谓的“丢车保帅”。如此重要的手术选择,必须根据明确的术前病理诊断,这样才能最大程度地选择恰当的切除方式,减少手术并发症。当然,临床情况千变万化,由于篇幅的限制,不可能列举各种复杂的情况,也很难将各种切除策略逐一讲解,仅以上述病例体现脊柱原发肿瘤诊治中最重要的原则。
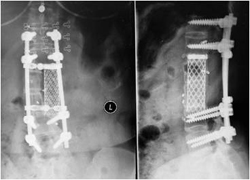
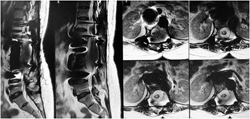
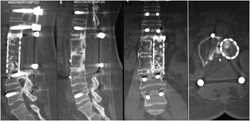
图3-10,术后33个月X片,MRI和CT显示,肿瘤无复发,内固定稳固。
 医学常识
医学常识