新型冠状病毒肺炎(corona virus disease 2019,COVID-19)是由严重急性呼吸综合征冠状病毒2(severe acute respiratory syndrome coronavirus 2,SARS-CoV-2)感染导致的肺炎。尽管SARS-CoV-2致病性低于之前流行的重症急性呼吸综合征(severe acute respiratory syndrome,SARS)和中东呼吸综合征(middle east respiratory syndrome,MERS),但是因其具有较长的潜伏期和较强的传染性,已在世界范围内迅速暴发。根据WHO最新统计,截至2022年10月29日,COVID-19已在220个国家和地区累计确诊626,337,158例,死亡6,566,610例[1]。
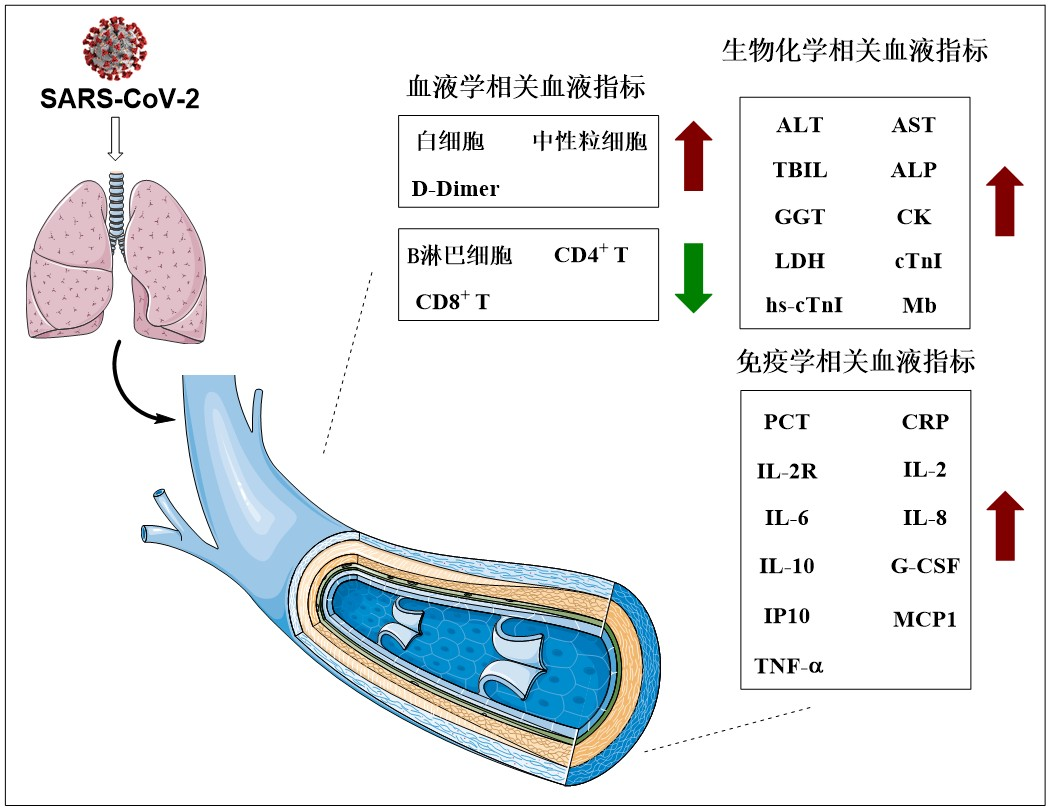
图1:SARS-CoV-2感染后机体各血液学指标变化,红色箭头代表血液指标上升,绿色箭头代表血液指标下降。D-Dimer:D-二聚体;ALT:丙氨酸氨基转移酶;AST:天门冬氨酸氨基转氨酶;TBIL:总胆红素;ALP:碱性磷酸酶;GGT:g-谷氨酰转移酶;CK:肌酸激酶;LDH:乳酸脱氢酶;cTnI:肌钙蛋白;Mb:肌红蛋白;PCT:降钙素原;CRP:C反应蛋白
在COVID-19的全球防控和个体治疗的诸多环节中,实验室检测是尤为重要的一环。例如,核酸检测可用于COVID-19患者的确诊;利用免疫学手段进行特异性抗体检测,可用于辅助诊断和流行病学调查。然而,COVID-19相关实验室检测的作用不止于病原学诊断和流行病学调查。我们可通过检测血液中各指标的变化来综合反映机体所经历的各种病理生理变化过程,从而达到评估疾病的严重程度、判断预后、指导治疗和治疗监测等作用(图1)。
1.血液学相关指标:《COVID-19诊疗方案(试行第九版)》中将血常规指标的波动特征概括为:COVID-19发病早期外周血血象表现为白细胞总数正常或减少、淋巴细胞计数减少。在COVID-19重型和危重型患者中,SARS-CoV-2对人体的持续刺激会引发淋巴细胞衰竭,引起免疫系统的损伤,从而造成包括CD4+T淋巴细胞、CD8+T淋巴细胞和B淋巴细胞在内的淋巴细胞计数进行性下降[2-3]。
D-二聚体是纤维蛋白在纤溶酶作用下产生特异的降解产物,COVID-19重型和危重型患者可触发凝血级联反应,引起高凝状态及继发性的纤维蛋白溶解亢进,导致D-二聚体水平升高[4-5]。
2.生物化学相关血液指标:SARS-CoV-2可通过多种途径导致COVID-19患者肝细胞和心肌细胞损伤,引起患者血清中肝功能标志物和心肌损伤标志物水平升高。其中,肝功能标志物变化包括ALT、AST、TBIL、ALP、GGT表达水平升高,且重型COVID-19患者血清中这些肝功能相关指标发生异常的占比明显升高[4,6-7]。心肌损伤标志物变化包括CK、LDH、Mb、cTn表达水平升高,且血清中高表达的CK、LDH、Mb和cTnI可能作为SARS-CoV-2感染后心肌损伤、疾病进展和预后判断的重要标志物[8-10]。
3. 免疫学相关指标检查:降钙素原(procalcitonin,PCT)是严重细菌、真菌、寄生虫感染的诊断标志物。但受到病毒感染时,机体会产生干扰素(INF-γ)等细胞因子,而INF-γ的产生会抑制降钙素原的分泌。因此,除非合并严重的细菌感染,COVID-19患者降钙素原水平一般不会发生显著波动,但是重型和危重型患者合并细菌感染或多脏器功能衰竭时,降钙素原水平显著升高[8-10]。
C反应蛋白(C-reactive protein,CRP)是由肝细胞合成的急性时相反应蛋白,多在机体感染、组织损伤或炎性疾病时急剧升高。多数COVID-19患者发病早期血清中CRP浓度升高,且在进展为重型、危重型后CRP表达水平会进行性的上升[11-12]。
细胞因子是一类由免疫细胞(如单核细胞、巨噬细胞、T细胞、B细胞、NK细胞等)和非免疫细胞产生的,具有广泛多样生物学作用的蛋白质或多肽分子。SARS-CoV-2感染人体时,可引起COVID-19患者免疫系统损伤,导致免疫应答失衡,使患者血清中多种细胞因子表达升高,包括IL-2R、IL-2、IL-6、IL-8、IL-10、G-CSF、IP10、MCP1和TNF-a[13]。
总之,健康的机体,可通过自身调节作用,保持内环境达到一种稳态,以使各器官和组织细胞的功能维持相对稳定。但是,SARS-CoV-2感染后可引起机体各组织细胞发生损伤,破坏机体的稳态,并与机体免疫系统、治疗措施相互博弈,综合性地调控各脏器细胞的损伤和修复过程,最终影响COVID-19患者的转归和预后,而血液中检验相关指标的动态监测可辅助医生采取最合适的治疗措施。
参考文献:
[1]https://covid19.who.int/gclid=EAIaIQobChMIxLvlianr7QIVU0NgCh1CYgf0EAAYASAAEgJAbvD_BwE
[2] Ponti G, et al. Biomarkers associated with COVID-19 disease progression. Crit Rev Clin Lab Sci. 2020 Sep;57(6):389-399
[3] Moss P. The T cell immune response against SARS-CoV-2. Nat Immunol. 2022 Feb;23(2):186-193
[4] Guan WJ, et al. Clinical Characteristics of Coronavirus Disease 2019 in China. N Engl J Med. 2020 Apr 30;382(18):1708-1720
[5] Wang D, et al. Clinical Characteristics of 138 Hospitalized Patients With 2019 Novel Coronavirus-Infected Pneumonia in Wuhan, China. JAMA. 2020 Mar 17;323(11):1061-1069
[6] Dufour JF, et al. COVID-19 and liver disease. Gut. 2022 Nov;71(11):2350-2362
[7] Fan Z, et al. Clinical Features of COVID-19-Related Liver Functional Abnormality. Clin Gastroenterol Hepatol. 2020 Jun;18(7):1561-1566
[8] Chen N, et al. Epidemiological and clinical characteristics of 99 cases of 2019 novel coronavirus pneumonia in Wuhan, China: a descriptive study. Lancet. 2020 Feb 15;395(10223):507-513
[9] Huang C, et al. Clinical features of patients infected with 2019 novel coronavirus in Wuhan, China. Lancet. 2020 Feb 15;395(10223):497-506
[10] Zhou F, et al. Clinical course and risk factors for mortality of adult inpatients with COVID-19 in Wuhan, China: a retrospective cohort study. Lancet. 2020 Mar 28;395(10229):1054-1062
[11] Luo X, et al. Prognostic Value of C-Reactive Protein in Patients With Coronavirus 2019. Clin Infect Dis. 2020 Nov 19;71(16):2174-2179
[12] Luan YY, et al. Update Advances on C-Reactive Protein in COVID-19 and Other Viral Infections. Front Immunol. 2021 Aug 10;12:720363
[13] Merad M, et al. The immunology and immunopathology of COVID-19. Science. 2022 Mar 11;375(6585):1122-1127
 医学科普
医学科普